ANATOMIA Y FISIOLOGIA DEL CORAZON
Y SUS PRINCIPALES PATOLOGIAS
El sistema cardiovascular comprende sangre, corazón y vasos sanguíneos.
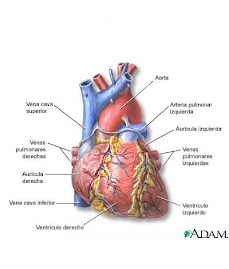
El corazón el es un órgano muscular hueco que recibe sangre de las venas y la impulsa hacia las arterias. El corazón humano tiene el tamaño aproximado de un puño. Se localiza por detrás de la parte inferior del esternón, y se extiende hacia la izquierda de la línea media del cuerpo.
Es de forma más o menos cónica, con la base dirigida hacia arriba, hacia el lado derecho y algo hacia atrás; la punta está en contacto con la pared del tórax en el quinto espacio intercostal. Se mantiene en esta posición gracias a su unión a las grandes venas y arterias, y a estar incluido en el pericardio, que es un saco de pared doble con una capa que envuelve al corazón y otra que se une al esternón, al diafragma y a las membranas del tórax.
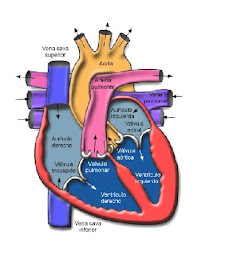
En el interior del corazón hay dos sistemas paralelos independientes, cada uno formado por una aurícula y un ventrículo. Respecto a su posición anatómica, estos sistemas reciben el nombre de corazón derecho y corazón izquierdo.

CORAZON DERECHO: esta es la bomba de la circulación pulmonar.
La aurícula derecha recibe sangre de tres vasos, las venas cavas superior e inferior y del seno coronario, a partir de allí la sangre pasa de la aurícula al ventrículo derecho por la válvula tricúspide llamada así por que posee tres hojuelas o cúspide, compuesta de tejido conectivo denso con recubrimiento de endocardio.
El ventrículo derecho recibe la sangre que llega de la aurícula por la válvula tricúspide, luego la sangre fluye por la válvula semilunar pulmonar a una gran arteria, el tronco de la arteria pulmonar, que se divide en arterias pulmonares izquierda y derecha, el intercambio de nutrientes y de gases tiene lugar a través de la pared delgada de los capilares, la sangre entrega dióxido de carbono y recibe oxigeno.

CORAZON IZQUIERDO: esta es la bomba de la circulación general y recibe sangre oxigenada de los pulmones.
Aurícula izquierda recibe la sangre de los pulmones por cuatro venas pulmonares de allí la sangre pasa al ventrículo izquierdo por la válvula mitral que tiene solo dos bicúspides.
El ventrículo izquierdo de allí pasa por la válvula semilunar aortica a la arteria de mayor calibre en el cuerpo, la aorta ascendente, de esta una parte fluye a las arterias coronarias que se ramifican de la aorta y llevan sangre a la pared cardiaca mientras que el resto de la sangre pasa al cayado de la aorta y la aorta descendente llegando después a todas partes del cuerpo donde entrega el oxigeno y recibe el dióxido de carbono para luego retornar a la circulación pulmonar e iniciar de nuevo el ciclo.

La sangre que irriga el músculo cardiaco drena directamente en la aurícula derecha a través de los senos coronarios. El regreso de la sangre venosa a la aurícula derecha tiene lugar durante todo el ciclo cardiaco de contracción (sístole) y relajación (diástole), mientras que el paso desde la aurícula derecha al ventrículo derecho ocurre sólo durante el periodo de relajación o diástole, cuando las dos cavidades derechas forman una cámara común.
La frecuencia de los latidos del corazón está controlada por el sistema nervioso vegetativo, de modo que el sistema simpático la acelera y el parasimpático la retarda. Los impulsos nerviosos se originan de forma rítmica en un nodo o nudosidad nerviosa especial, conocido como seno o nodo sinoauricular, localizado en la aurícula derecha junto a la desembocadura de la vena cava superior. Existen distintas vías internodales que conectan el nodo sinoauricular con el nódulo auriculoventricular, donde tiene lugar un retardo en la conducción del impulso nervioso para facilitar el vaciado de las aurículas antes de que tenga lugar la activación ventricular. El impulso eléctrico continúa a través del haz de His que enseguida se divide en dos ramas, que a su vez se subdividen en las llamadas fibras de Purkinge, en el espesor de las paredes ventriculares.
Aunque la excitación nerviosa, algunos fármacos y ciertas sustancias químicas de tipo hormonal que segrega el corazón influyen sobre la frecuencia cardiaca, el músculo cardiaco es por sí mismo contráctil y continúa latiendo con una frecuencia regular y constante, incluso cuando se interrumpen todas las conexiones con el sistema nervioso.
En el embrión el corazón deriva de la fusión de las dos aortas ventrales, que forman un órgano pulsátil único. Más tarde se formará un tabique interauricular y un tabique interventricular (partición) que lo dividirá en corazón izquierdo y derecho. Sin embargo, la separación no se completa hasta que los pulmones comienzan a funcionar tras el parto. Antes del nacimiento la sangre se oxigena en la placenta y regresa a la aurícula derecha a través de la vena cava inferior. Más tarde, la válvula de Eustaquio la dirige a través del agujero oval, que es un orificio persistente en el tabique interauricular. Después del nacimiento, la válvula de Eustaquio involuciona convirtiéndose en un vestigio y, por lo general, el agujero oval se cierra aunque puede persistir en el adulto con tamaño variable en una quinta parte de la población.
El corazón produce dos sonidos en cada ciclo del latido. El primer tono es sordo, y está causado por la vibración de las válvulas auriculoventriculares y por la contracción de las fibras musculares ventriculares. El segundo tono es más agudo y se debe al cierre repentino de las válvulas aórticas y pulmonares. En las enfermedades cardiacas estos ruidos regulares pueden ser reemplazados o estar acompañados por soplos, originados por el paso violento de la sangre a través de orificios o válvulas anómalas. La identificación de dichos soplos tiene gran importancia para el diagnóstico.
TIPOS DE CIRCULACION:
Circulación mayor o circulación somática o general. El recorrido de la sangre comienza en el ventrículo izquierdo del corazón, cargada de oxígeno, y se extiende por la arteria aorta y sus ramas arteriales hasta el sistema capilar
Circulación menor o circulación pulmonar o central. La sangre pobre en oxígeno parte desde el ventrículo derecho del corazón por la arteria pulmonar que se bifurca en sendos troncos para cada uno de ambos pulmones.
Circulación portal. Es un subtipo de la circulación general originado de venas procedentes de un sistema capilar, que vuelve a formar capilares en el hígado, al final de su trayecto.
ENFERMEDADES DEL CORAZON
Los trastornos del corazón son responsables de mayor número de muertes que cualquier otra enfermedad en los países desarrollados. Pueden surgir como consecuencia de defectos congénitos, infecciones, estrechamiento de las arterias coronarias, tensión arterial alta o trastornos del ritmo cardiaco.
Las cardiopatías congénitas incluyen la persistencia de comunicaciones que existían en el transcurso de la vida fetal entre la circulación venosa y arterial, como el ductus arteriosus, que es un vaso que comunica la arteria pulmonar con la aorta, únicamente hasta que se produce el nacimiento. Otras anomalías importantes del desarrollo afectan a la división del corazón en cuatro cavidades y a los grandes vasos que llegan o parten de ellas. En los “bebés azules” la arteria pulmonar es más estrecha y los ventrículos se comunican a través de un orificio anormal. En esta situación, conocida como cianosis, la piel adquiere una coloración azulada debido a que la sangre recibe una cantidad de oxígeno insuficiente. En la antigüedad la expectativa de vida para dichos lactantes era muy limitada, pero con el perfeccionamiento del diagnóstico precoz y el avance de las técnicas de hipotermia, es posible intervenir en las primeras semanas de vida, y mejorar la esperanza de vida de estos lactantes.
Anteriormente, las cardiopatías reumáticas constituían una de las formas más graves de enfermedad cardiaca durante la infancia y la adolescencia, por afectar al corazón y a sus válvulas. Esta enfermedad aparece después de los ataques de fiebre reumática. El uso generalizado de antibióticos eficaces contra los estreptococos ha reducido mucho su incidencia, pero todavía en los países en vías de desarrollo sigue siendo la primera o una de las primeras causas de cardiopatía.
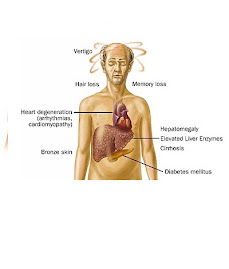
La miocarditis es la inflamación o degeneración del músculo cardiaco. Aunque suele ser consecuencia de diversas enfermedades como sífilis, bocio tóxico, endocarditis o hipertensión, puede aparecer en el adulto como enfermedad primaria, o en el anciano como enfermedad degenerativa. Puede asociarse con dilatación (aumento debido a la debilidad del músculo cardiaco) o con hipertrofia (crecimiento excesivo del músculo cardiaco).
La principal forma de enfermedad cardiaca en los países occidentales es la aterosclerosis. En este trastorno, los depósitos de material lipídico denominados placas, formados por colesterol y grasas, se depositan sobre la pared interna de las arterias coronarias. El estrechamiento gradual de las arterias a lo largo de la vida restringe el flujo de sangre al músculo cardiaco. Los síntomas de esta restricción pueden consistir en dificultad para respirar, en especial durante el ejercicio, y dolor opresivo en el pecho que recibe el nombre de angina de pecho (angor pectoris). La placa de ateroma puede llegar a ser lo bastante grande como para obstruir por completo la arteria coronaria, y provocar un descenso brusco del aporte de oxígeno al corazón. La obstrucción, denominada también oclusión, se puede originar cuando la placa se rompe y tapona el conducto en un punto donde el calibre de la arteria es menor o cuando se produce un coágulo sobre la placa, proceso que recibe el nombre de trombosis. Éstas son las principales causas de los ataques cardiacos, o infartos de miocardio, que frecuentemente tienen consecuencias mortales. Las personas que sobreviven a un infarto deben realizar una rehabilitación integral.
El desarrollo de placas de ateroma se debe en gran medida a la ingestión excesiva de colesterol y grasas animales en la dieta. Se cree que un estilo de vida sedentario favorece la aterosclerosis, y la evidencia sugiere que el ejercicio físico puede ayudar a prevenir que el corazón resulte afectado. El temperamento perfeccionista, luchador, que se refiere como personalidad tipo A se ha asociado también con un riesgo mayor de infarto de miocardio, al igual que el consumo de tabaco La aparición de un infarto de miocardio es más probable en quienes tienen hipertensión. En el proceso que precipita el ataque pueden estar implicados productos que secretan las plaquetas en la sangre. Se han realizado estudios clínicos para comprobar si las personas que han padecido un infarto estarán protegidas frente al riesgo de un segundo ataque una vez que se emplean fármacos que bloquean la acción de las plaquetas. Los factores de riesgo a los que se ha hecho referencia se pueden clasificar en primarios (hipertensión arterial, hipercolesterolemia y tabaco), secundarios (sedentarismo y estrés) y terciarios (antecedentes familiares y otros).
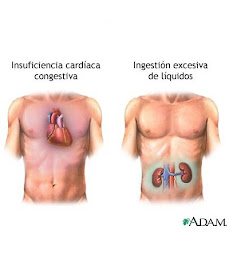
Otra patología frecuente entre las personas de edad avanzada es la afección cardiopulmonar, que suele ser el resultado de una alteración pulmonar como el enfisema, o de una enfermedad que afecta a la circulación pulmonar, como la arteriosclerosis de la arteria pulmonar. Otro trastorno presente en los ancianos es la insuficiencia cardiaca congestiva, en la cual, la función de bombeo de los ventrículos está disminuida. Las paredes musculares de los ventrículos se dilatan esforzándose por impulsar un volumen mayor de sangre hacia la circulación, dando origen a una cardiomegalia (aumento de tamaño) característico de este síndrome, donde se produce una insuficiencia para vaciar el sistema venoso y reduce la liberación de sangre hacia la circulación pulmonar y sistémica, debido a esto presenta fatiga siendo un síntoma inespecífico por la disminución de la perfusión, debido a esto el organismo inicia una serie de mecanismos reguladores para compensar esta falla como los son:
SISTEMA NERVIOSO SIMPATICO: Esta mecanismo compensador incrementa la frecuencia de contractilidad cardiaca y PA. Aunque al principio puede ser útil, la taquicardia sinusal acaba por resultar contraproducente, ya que aumenta la demanda miocárdica de O2 al tiempo que acorta el tiempo para la percusión arterial coronaria
SISTEMA RENINA- ANGIOTENSINA-ALDOSTERONA promueve la retención de líquidos en un intento por mantener el gasto cardiaco. Ello produce la constricción de las arteriolas renales, una reducción de la filtración glomerular y un aumento de la reabsorción de sodio en los túbulos proximal y distal. Este mecanismo regula la tensión arterial lo que se refleja en la paciente en una hipotensión a pesar de ser hipertensiva desde hace quince años.
HIPERTROFIA VENTRICULAR: Es el mecanismo compensador final. Incrementa la fuerza de concentración y ayuda al ventrículo a superar el aumento de la poscarga. Sin embargo, mas adelante, la demanda miocárdica de O2 comienza a sobrepasar el aporte miocárdico de O2 y se producen isquemia subendocárdiaca y necrosis miocárdica
Generalmente la ICC se presenta cuando los mecanismos reguladores del gasto cardiaco fallan haciendo que este disminuya y aumente el volumen y presión impuesto por el corazón.
El gasto cardiaco se define como la cantidad de sangre bombeada por cada ventrículo en un minuto. Es decir la sangre impulsada desde el ventriculo izquierdo (volumen sistólico) con cada latido cardiaco (frecuencia cardiaca) durante un minuto. Su valor normal en un adulto es de 4-8 litros por minuto. Los mecanismos que lo regulan son:
1. Precarga: corresponde al volumen de sangre presente en los ventrículos al final de la diástole, determina el grado de estiramiento al cual se somete la fibra miocardica. Según la Ley de Starling cuanto mas se estiran las fibras mas es la fuerza de contracción.
2. Poscarga: es la resistencia periférica que debe vencer el ventrículo izquierdo al bombear la sangre para que esta pueda ser expulsada, esta determinada por la presión arterial y el tamaño del ventrículo.
3. Contractilidad: propiedad mecánica del corazón que cumplen las miofibrillas al contraerse, depende del calcio almacenado en el retículo sarcoplasmico, cuando se presenta la despolarización el calcio sale y permite el desplazamiento de la actina sobre la miosina y por lo tanto la contracción muscular.
4. Frecuencia cardiaca: con cada contracción, el ventrículo izquierdo expulsa un volumen de sangre hacia la aorta y el sistema arterial. Es la onda de presión que se percibe como el pulso. La frecuencia cardiaca esta regulada principalmente por el sistema nervioso autónomo.
COMPLICACIONES:
• 1. derrame pleural: aumento de presión hidrostática en capilares pleurales (trasudación al espacio pleural), se presenta tos persistente.
• 2. arritmias: el sistema de conducción eléctrico del corazón presenta alteraciones llevando a la despolarización desorganizada que afecta la contractilidad y favorece formación de flujos turbulentos, trombos los cuales originaran émbolos.
• 3. hepatomegalia: es la congestión de los lóbulos hepáticos los cuales alteran la función del hígado causando una fibrosis y desarrollo de una cirrosis
TRATAMIENTO
El objetivo es mejorar la función ventricular y evitar o limitar el daño.
• Diuréticos, que ayudan a eliminar el líquido excesivo del organismo. (Tiazidas, de asa, ahorradores de potasio).
• Inotrópicos, tales como la digital, que aumentan la capacidad de bombeo del corazón.
• Vasodilatadores, tales como la nitroglicerina, nitroprusiato, diazoxido, que abren los vasos sanguíneos estrechados.
Bloqueantes cálcicos, que mantienen abiertos los vasos sanguíneos y disminuyen la presión arterial. (verapamilo, nifedipino)
• Betabloqueantes, que han demostrado ser eficaces para aumentar la capacidad de hacer ejercicio y mejoran los síntomas con el tiempo.
• Inhibidores de la ECA, que mantienen dilatados los vasos sanguíneos y reducen la presión arterial. (enalapril, captopril).
• Disminuir o eliminar la causa de la ICC. (anemia, tirotoxicos, infecciones, incumplimiento de terapia).
• Disminuir el volumen intravascular. (diuréticos – ayudan en la contracción). Furosemida, tiazidas, dieta hiposódica.
• Disminuir la precarga. (vasodilatador venoso). Nitratos (nitroglicerina, dinitrato de isosorbide), sentar al paciente al borde de la cama con los pies colgando.
• Disminuir la poscarga. vasodilatador arteriolar (nitroprusiato de sodio, hidralazina, inhibidores de la ECA).
• Mejorar el intercambio gaseoso y la oxigenación. (morfina), suministro de oxigeno, ventilación mecánica.
• Mejorar la contractilidad. Beta metil digoxina, inotrópicos (dobutamina, milrinona), la digital (incrementa consumo de oxigeno del miocardio).
• Reducir la ansiedad. Morfina, entorno tranquilo.